LIPEDEMA E LINFEDEMA
Lipedema é uma condição de aumento desproporcional de gordura nos membros associada a sinais inflamatórios como dor e equimoses. Linfedema é o acúmulo anormal de linfa no subcutâneo
O que é LIPEDEMA
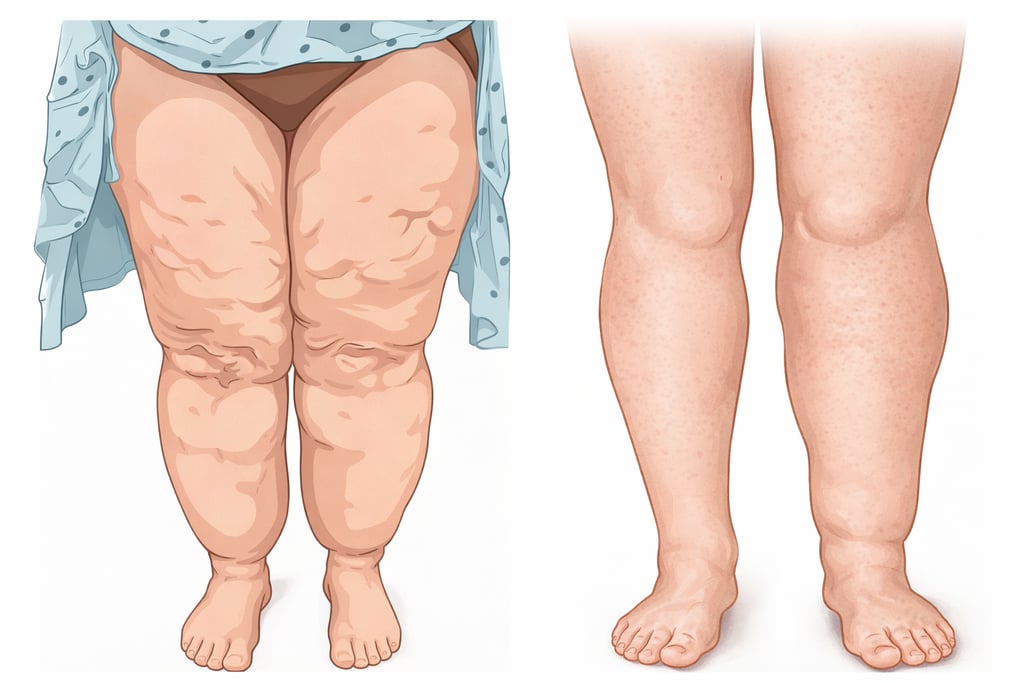
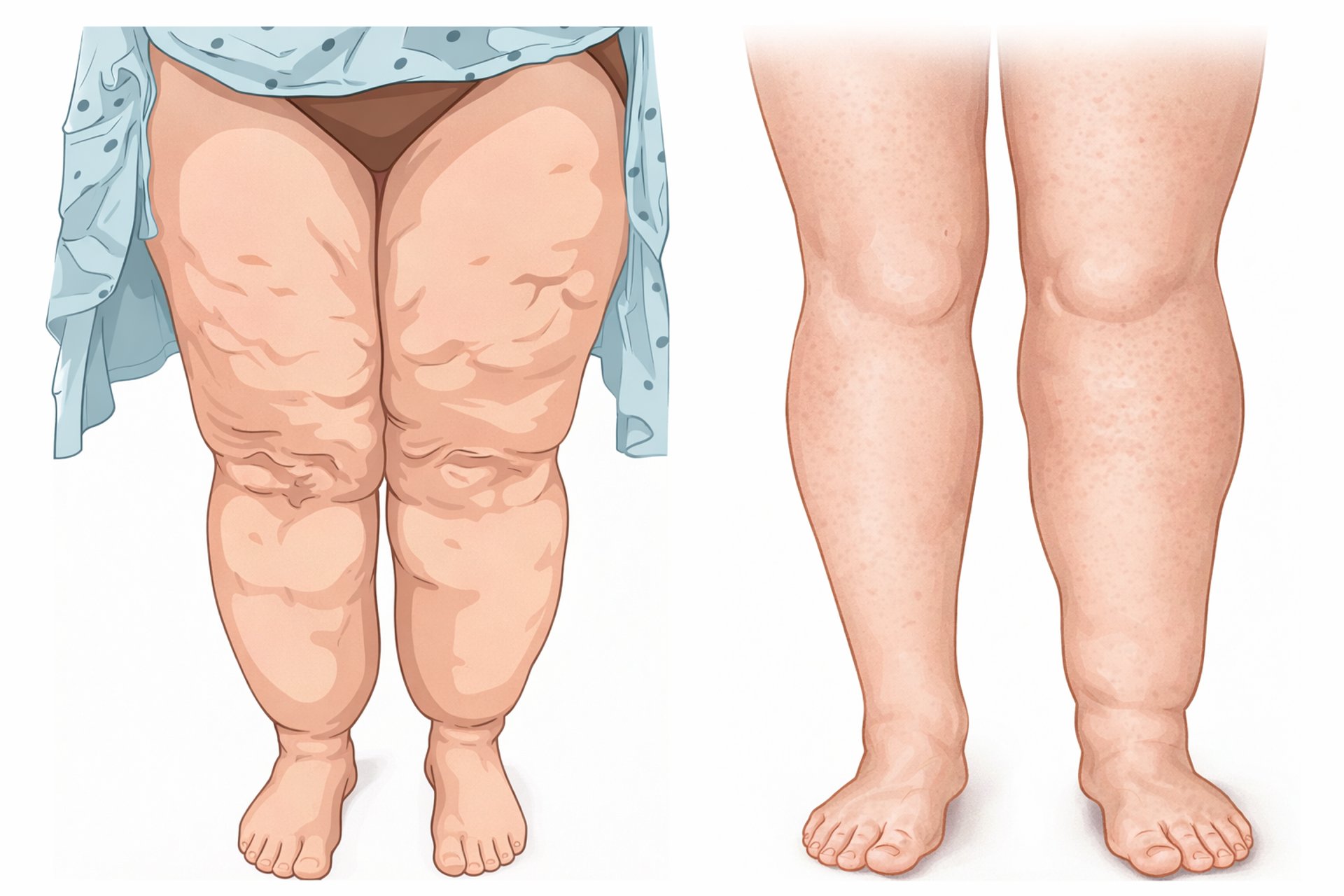
O lipedema é uma doença inflamatória do tecido conjuntivo frouxo (adiposo), definida pelo aumento desproporcional de gordura simétrica nos membros inferiores e, por vezes, superiores, em relação ao tronco. Esta condição afeta quase exclusivamente o sexo feminino e costuma manifestar-se ou agravar-se durante períodos de mudanças hormonais, como a puberdade, gravidez e menopausa.
As características marcantes incluem o fenômeno "cuff" (ou sinal do garrote), no qual o acúmulo de gordura para abruptamente nos tornozelos e punhos, poupando mãos e pés. Clinicamente, as pacientes relatam dor crônica, sensibilidade extrema ao toque e uma notável fragilidade capilar, que resulta em hematomas (equimoses) frequentes sem trauma evidente. Diferente da obesidade comum, o tecido adiposo do lipedema é amplamente resistente a dietas e exercícios físicos. Em estágios avançados, o tecido pode apresentar nódulos fibrosos palpáveis e grandes dobras lobulares de gordura.
O diagnóstico é essencialmente clínico, fundamentado na anamnese detalhada e no exame físico. Um diferencial fundamental é o sinal de Stemmer negativo, que diferencia o lipedema do linfedema. Ferramentas como o questionários específicos e medidas antropométricas (relação cintura-altura ou cintura-quadril) são utilizadas para monitorar a gravidade dos sintomas e a distribuição da gordura corporal. Exames de imagem, como o ultrassom específico para tecido gorduroso, auxiliam na confirmação ao demonstrar o espessamento uniforme do subcutâneo e a ausência de líquido livre (edema verdadeiro), ajudando a descartar insuficiências venosas ou linfáticas
LINFEDEMA
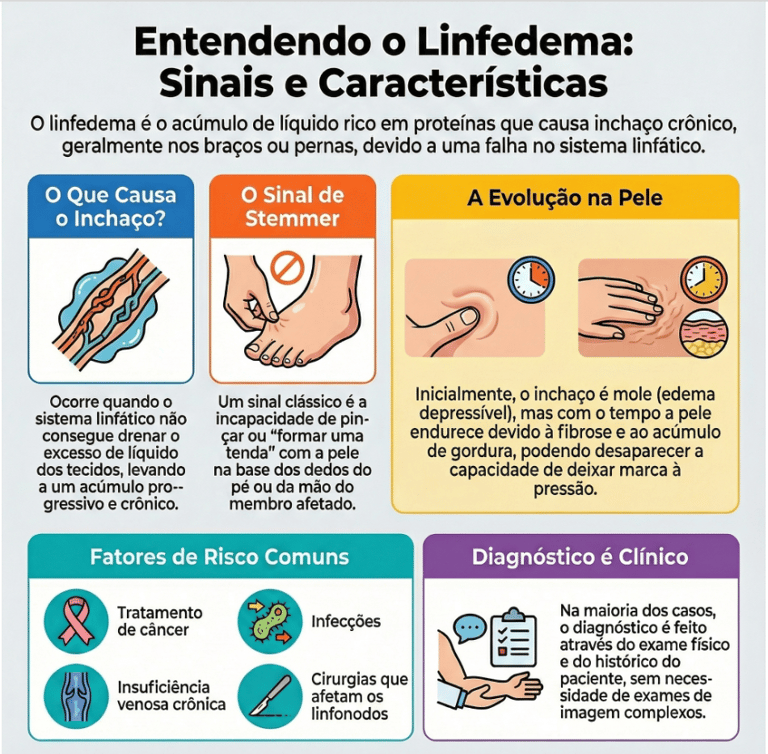
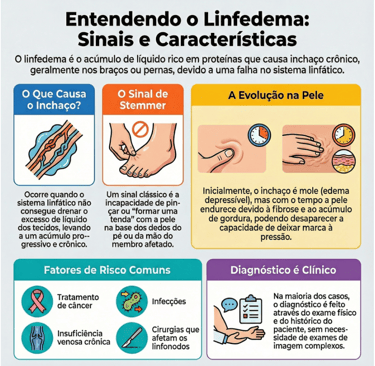
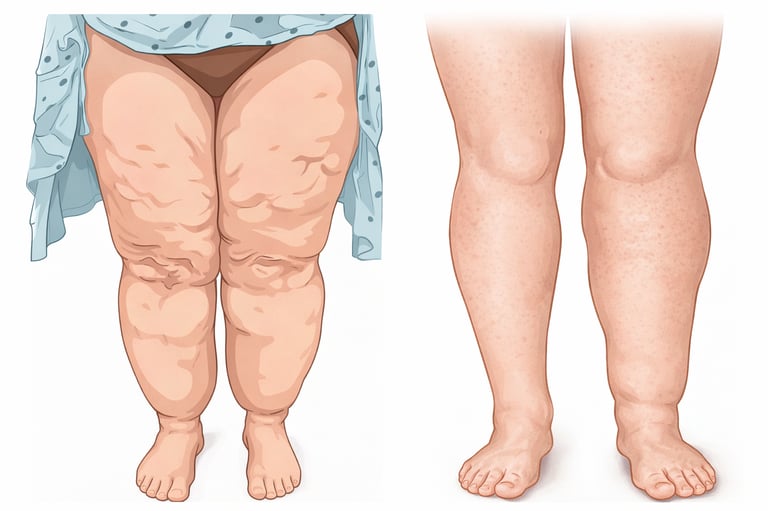
O linfedema é uma condição crônica e progressiva resultante da insuficiência do sistema linfático, o que leva ao acúmulo anormal de fluido rico em proteínas (linfa) no tecido subcutâneo. Ele pode ser classificado como primário, quando decorre de malformações congênitas ou hereditárias, ou secundário, causado por danos adquiridos, como cirurgias oncológicas (especialmente mastectomias), radioterapia, infecções graves ou insuficiência venosa crônica avançada.
As características marcantes incluem um inchaço endurecido que, diferentemente do lipedema, frequentemente acomete o dorso dos pés e das mãos. Um marcador clínico fundamental é o sinal de Stemmer positivo, que consiste na incapacidade de pinçar a pele na base do segundo dedo do pé ou da mão. Com a progressão da doença, a pele apresenta perda de elasticidade, aspecto rugoso ("peau d'orange") e fibrose tecidual, podendo evoluir para deformidades graves e infecções recorrentes, como a erisipela.
Para o diagnóstico e acompanhamento, diversos exames complementares são úteis:
• Linfocintilografia: Considerada o padrão-ouro funcional, utiliza radioisótopos para demonstrar atrasos ou interrupções no fluxo linfático.
• Ultrassom: Auxilia na avaliação de comorbidades venosas e permite visualizar o acúmulo de líquido e o espessamento dérmico.
• Linfografia com Verde de Indocianina (ICG): Técnica de imagem em tempo real que mapeia vasos linfáticos superficiais, essencial para o planejamento de microcirurgias.
• Bioimpedância (BIS): Ferramenta altamente sensível para a detecção precoce, permitindo identificar o acúmulo de fluido antes mesmo de o inchaço se tornar clinicamente visível
Diferenças entre LIPEDEMA e LINFEDEMA
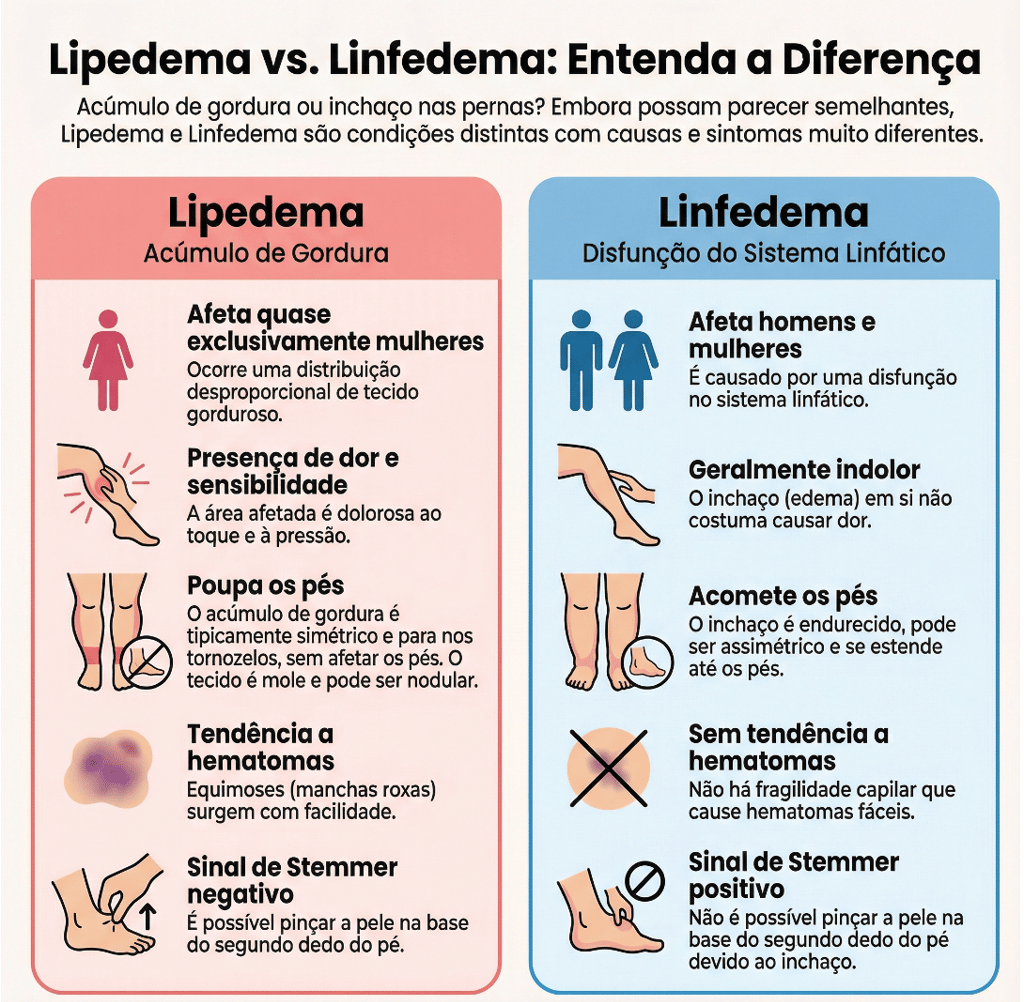
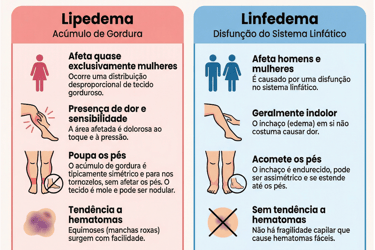
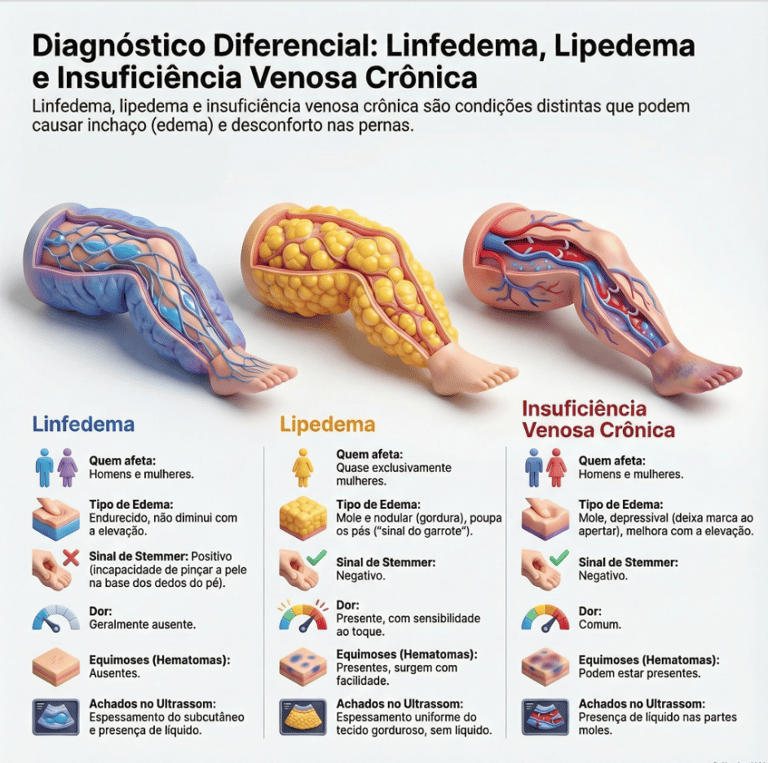
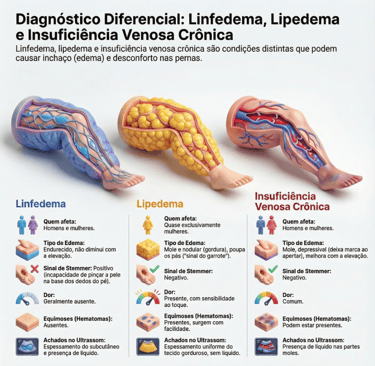
O diagnóstico diferencial entre lipedema, linfedema e insuficiência venosa crônica (IVC) é fundamental, pois embora todos causem aumento de volume nos membros, possuem causas e manifestações clínicas distintas.
O lipedema é uma doença do tecido conjuntivo frouxo (adiposo) que afeta quase exclusivamente mulheres e é desencadeada por mudanças hormonais. Caracteriza-se pelo acúmulo simétrico e desproporcional de gordura nos membros, mas poupa mãos e pés (fenômeno "cuff"). Clinicamente, as pacientes apresentam dor ao toque, sensibilidade e hematomas frequentes, possuindo sinal de Stemmer negativo. Além disso, o tecido adiposo do lipedema é resistente a dietas e exercícios físicos.
Em contraste, o linfedema decorre da insuficiência do sistema linfático em drenar a linfa, afetando tanto homens quanto mulheres. Diferente do lipedema, o inchaço frequentemente acomete o dorso dos pés e mãos, apresentando o sinal de Stemmer positivo (incapacidade de pinçar a pele na base dos dedos). Com o tempo, a pele torna-se endurecida, rugosa e com perda de elasticidade.
A insuficiência venosa crônica resulta de anormalidades funcionais das veias. O edema é tipicamente mole, piora ao final do dia e melhora com a elevação dos membros, ao contrário do lipedema. Manifesta-se com varizes, hiperpigmentação e úlceras venosas, sendo a IVC a principal causa de linfedema secundário (flebolinfedema). No ultrassom, o lipedema mostra apenas espessamento do subcutâneo, enquanto o linfedema e a IVC revelam a presença de líquido livre nas partes moles
Referências bibliográficas
Amato, A. C. M., & Benitti, D. A. (2021). Lipedema pode ser tratado sem cirurgia: Relato de 5 casos. American Journal of Case Reports, 22, e934406. https://doi.org/10.12659/AJCR.934406.
Bertsch, T., Erbacher, G., & Elwell, R. (2020). Lipoedema: A paradigm shift and consensus: International consensus document. Journal of Wound Care, 29(Sup4), 1–46..
Burgard, M., Cherbanyk, F., & Psathas, E. (2023). Indocyanine green lymphangiography for the management of lymphatic complications after vascular surgery. Annals of Vascular Surgery - Brief Reports and Innovations, 3, 100205. https://doi.org/10.1016/j.avsurg.2023.100205.
Herbst, K. L., Kahn, L. A., Iker, E., Ehrlich, C., Wright, T., McHutchison, L., Schwartz, J., Sleigh, M., Donahue, P. M. C., Lisson, K. H., Faris, T., Miller, J., Lontok, E., Schwartz, M. S., Dean, S. M., Bartholomew, J. R., Armour, P., Correa-Perez, M., Pennings, N., Wallace, E. L., & Larson, E. (2021). Standard of care for lipedema in the United States. Phlebology, 36(10), 779–796. https://doi.org/10.1177/02683555211015887.
Lurie, F., Malgor, R. D., Carman, T., Dean, S. M., Iafrati, M. D., Khilnani, N. M., Labropoulos, N., Maldonado, T. S., Mortimer, P., O’Donnell, T. F., Jr., Raffetto, J. D., Rockson, S. G., & Gasparis, A. P. (2022). The American Venous Forum, American Vein and Lymphatic Society and the Society for Vascular Medicine expert opinion consensus on lymphedema diagnosis and treatment. Phlebology, 37(4), 252–266. https://doi.org/10.1177/02683555211053532.
Rockson, S. G. (2010). Current concepts and future directions in the diagnosis and management of lymphatic vascular disease. Vascular Medicine, 15(3), 223–231. https://doi.org/10.1177/1358863X10364553.
Shinaoka, A. (2024). A new lymphography protocol and interpretation principles based on functional lymphatic anatomy in lower limb lymphedema. Anatomical Science International, 99(2), 153–158. https://doi.org/10.1007/s12565-023-00754-2.
Wang, J., Hu, M. X., Lu, M., & Li, X. (2025). Application of percutaneous lymphatic contrast-enhanced ultrasound in lymphovenous anastomosis microsurgery. PLoS One, 20(8), e0330773. https://doi.org/10.1371/journal.pone.0330773.
Wollina, U. (2018). Lipedema—An update. Dermatologic Therapy, 31(4), e12805. https://doi.org/10.1111/dth.12805


